Dermatite seborreica da infância
Introdução
Definição
Dermatose de carácter reactivo, que evolui por surtos, com tendência para a resolução espontânea e que afecta primariamente as áreas seborreicas: couro cabeludo, face, região retroauricular e pregas cutâneas.
A patogénese está mal esclarecida. É provável a influência do aumento da actividade das glândulas sebáceas resultante de factores hormonais maternos e de factores nutricionais; a levedura lipofílica Pityrosporum ovale (Malassezia), detectada na maioria das crianças com dermatite seborreica tem, provavelmente, papel importante, pois que e apenas é detectada em pequeno número de crianças sem dermatite seborreica. Acresce ainda a constatação de que o tratamento com cremes e champôs com derivados imidazólicos melhora as lesões (1,3).
Epidemiologia
É mais frequente até aos 4 meses, mas pode ocorrer até ao primeiro ano de vida. Afecta igualmente os dois sexos.
História Clínica
Observa-se eritema de intensidade variável com descamação fina e seca e/ou placas eritematosas redondas ou ovaladas, bem delimitadas com escama amarelada, gordurosa.
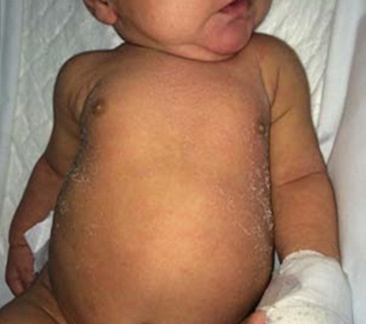
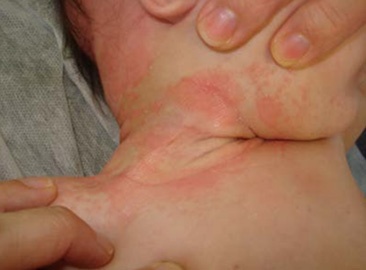
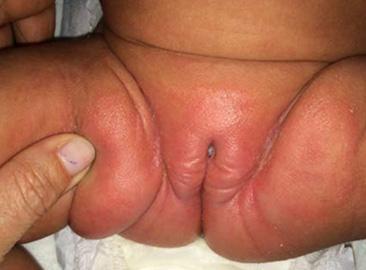
As áreas mais afectadas são o couro cabeludo e a área da fralda. No couro cabeludo as escamas são em geral mais espessas e gordurosas do que nas restantes localizações. Estas aderem e aglutinam os cabelos formando uma carapaça designada crosta láctea.

Outras áreas frequentemente envolvidas são a face (região frontal, supraciliar e intersupraciliar, regiões malares, pregas nasolabiais), região retroauricular, pavilhões auriculares e pregas cutâneas (inguinais, cervicais, axilares e região umbilical). O prurido é mínimo ou ausente.
Diagnóstico Diferencial
Dermatite atópica
Na dermatite atópica as lesões são quase sempre pruriginosas, mal delimitadas, têm escama fina e seca e raramente afectam a área da fralda. Habitualmente não se inicia antes dos 3 meses de idade.
Psoríase
A psoríase, nesta idade, inicia-se, geralmente, na área da fralda e pode ser muito difícil de distinguir da dermatite seborreica. Observam-se placas rosadas bem delimitadas, com escama que pode estar ausente na área da fralda. As lesões respondem mais lentamente ao tratamento do que na dermatite seborreica ou são persistentes. Devem procurar-se lesões noutras localizações, alterações ungueais, história familiar de psoríase.
Imunodeficiência
Quando a dermatite seborreica é intensa, generalizada, esfoliativa e não responde ao tratamento, deve considerar-se a possibilidade de imunodeficiência (défice de C3, C5 ou de linfócitos B). A ausência de sintomas constitucionais (febre, diarreia, perda de peso), alopécia, infecções recorrentes e rápida resposta ao tratamento da dermatite seborreica ajuda a distinguir estas duas situações.
Histiocitose de células de Langerhans
No recém-nascido e na 1ª infância as lesões têm uma distribuição semelhante à dermatite seborreica. No entanto, a presença de petéquias e de púrpura é típica da histiocitose de células de Langherans. Convém pesquisar envolvimento de outras áreas da pele, hepatoesplenomegália, linfadenopatias.
Exames Complementares
O diagnóstico é clínico. A histologia pode não ser diagnóstica. Não existem marcadores laboratoriais para diagnosticar a doença.
Tratamento
Algoritmo clínico/ terapêutico
É importante tranquilizar os pais e informar que esta afecção não periga a saúde nem perturba a criança.
Tratamento da crosta láctea (1,2)
Quando a descamação e o eritema são leves, basta lavagem frequente (diária) com champô suave para solucionar a maioria das situações.
Se as escamas forem espessas e aderentes, pode aplicar-se óleo de amêndoas doces ou vaselina líquida cerca de 2 horas antes do banho; massajar suavemente com escova macia e lavar a cabeça com champô suave, tentando remover as crostas sem forçar. Os champôs antisseborreicos contendo cetoconazol, bifonazol, piriditionato de zinco, sulfureto de selénio são úteis quando a inflamação ou descamação é intensa ou não melhora suficientemente com as medidas referidas anteriormente. No entanto, secam a pele e são irritantes para os olhos.
Se houver componente inflamatório marcado, pode aplicar-se corticóide tópico de baixa potência (ex.: hidrocortisona 1% creme; aceponato de metilprednisolona emulsão) 1x/dia, por período curto (7-10 dias).
Tratamento das restantes áreas (1,2)
O banho pode ser feito com óleo dispersível na água. Deve evitar-se o uso de sabões e convém aplicar creme emoliente 1- 2x/dia.
Nas áreas afectadas deve aplicar-se creme imidazólico (ex.: cetoconazol creme, bifonazol creme) 1-2x/dia, durante 10-14 dias.
Se o eritema for marcado, adicionar corticóide tópico de baixa potência (ex. hidrocortisona 1% creme, 1-2x/dia, 7-10 dias).
Se houver afecção da área da fralda, instruir os pais/cuidadores para as medidas referidas no capítulo dermatite das fraldas.
Os tópicos contendo ácido salicílico são contraindicados nesta faixa etária pelo risco de absorção sistémica (salicilismo) e irritação.
Evolução
O prognóstico é excelente - há resolução de alguns casos em 4 semanas, a maioria até aos 12 meses, mesmo sem tratamento.
Alguns autores consideram a dermatite seborreica da infância uma forma de apresentação de várias dermatoses e não uma entidade distinta (3). A associação com dermatite atópica tem sido estudada, com resultados inconsistentes. No entanto, na literatura são referidos vários casos de dermatite seborreica da infância que evoluíram para eczema atópico, pelo que não é possível ignorar esta associação (1,2,3). A associação com psoríase também tem sido descrita, embora com menor frequência (1,2,3).
Não existe evidência de aumento de prevalência da dermatite seborreica na idade adulta nos indivíduos que sofreram de dermatite seborreica na infância (3).
Bibliografia
- Eichenfeld L F, Frieden I J, Esterly N B. Neonatal dermatology. 2nd Ed. Elsevier Saunders, 2008
- Paller AS, Mancini AJ. Hurwitz Clinical Pediatric Dermatology. 5th Ed. Elsevier Saunders, 2015
- Burns T, Breathnach S, Cox N, Griffiths C. Rook`s Textbook of Dermatology. 8th Ed. Wiley-Blackwell, 2010
Deseja sugerir alguma alteração para este tema?
Existe algum tema que queira ver na Pedipedia - Enciclopédia Online?


